Co je mycosis fungoides?
Mycosis fungoides je onemocnění, které vychází z T-lymfocytů. . Patří mezi nízce maligní nehodgkinské lymfomy. T-lymfocyty jsou buňky imunitního systému, které za normálních okolností napadají patogeny. U mycosis fungoides však degenerují a napadají kůži. Proto se tomuto onemocnění také říká plísňový lišejník. Příčiny tohoto onemocnění nejsou dosud známy.
Jak často se mycosis fungoides vyskytuje?
Mycosis fungoides patří mezi vzácná nádorová onemocnění, ale je to jedno z nejčastějších lymfomových onemocnění ( asi 2 %). Většinou se mycosis fungoides objevuje v druhé polovině života a ženy mají asi dvakrát vyšší pravděpodobnost, že se u nich objeví, než muži.
Jaké rizikové faktory hrají při vzniku mycosis fungoides roli?
Příčiny vzniku tohoto onemocnění jsou zatím z velké části neznámé. U většiny ostatních nehodgkinských lymfomů byla pozorována souvislost s poruchami imunity, virovými infekcemi a některými léky, genetickými faktory a ionizujícím zářením, ale u mykózy fungoides zatím nikoli.
Jaké jsou příznaky mycosis fungoides?
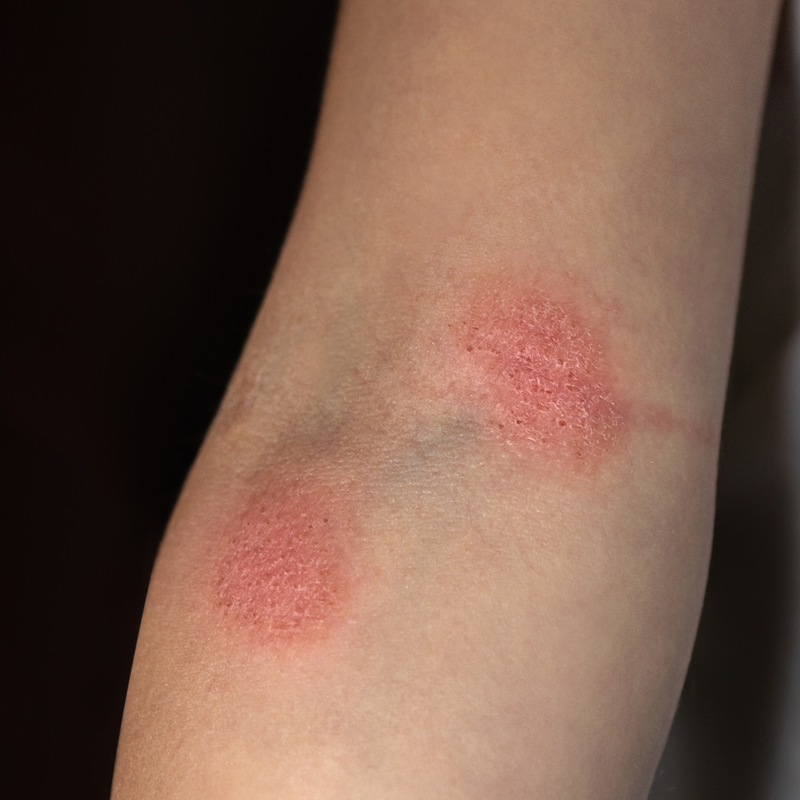
Často je průběh onemocnění pozvolný a je provázen netypickými kožními změnami v průběhu několika let . Onemocnění bývá často zaměňováno s ekzémem a lupénkou. V mnoha případech si postižení stěžují na silné svědění v postižených oblastech. Vnitřní strany paží a vnitřní strany stehen jsou obzvláště oblíbenými oblastmi pro kožní změny. Tvoří se zde suché, zarudlé, šupinaté nebo mírně inkrustované plasty. Ve většině případů se kožní změny prohlubují až po několika letech a postihují další vrstvy kůže. Důsledkem jsou vyvýšená ložiska, tzv. noduly a plaky, které se šíří po celé kůži. V dalším průběhu onemocnění se tvoří velké houbovité uzliny. Pokud se mycosis fungoides neléčí, může se onemocnění prostřednictvím lymfatického systému a krevního řečiště rozšířit do vnitřních orgánů.
Jak se mycosis fungoides diagnostikuje?
Lékař stanoví předběžnou diagnózu na základě anamnézy pacienta a změn na kůži. Poté odebere biopsii z postiženého kožního arzenálu a vyšetří ji pomocí mikroskopu . Definitivní diagnóza je zpravidla možná až tehdy, kdy nádor již pronikl hlouběji do kůže a v krvi lze zjistit zvýšené množství lymfocytů.
Kromě toho se jako vyšetřovací postupy používají ultrazvuk, rentgen, CT a magnetická rezonance . To má vyloučit napadení vnitřních orgánů . Mycosis fungoides se na základě výsledků vyšetření dělí do různých stadií . Tato stadia jsou důležitá pro léčbu a . Ta jsou podstatná pro léčbu a také pro prognózu:
- Stádium I: Takzvané stádium ekzému. Rakovinu lze poznat na základě zarudlých a šupinatých skvrn . Lymfatické uzliny nejsou v tomto stadiu zvětšené.
- Stádium II: Nazývá se také stádium plaku. Mohou být již přítomny uzliny a kožní postižení. Zvětšení lymfatických uzlin bez nádorových buněk.
- Stádium III: V tomto stádiu je postižena téměř celá kůže. Ve zvětšených lymfatických uzlinách nelze zjistit žádné rakovinné buňky.
- Stádium IV: Postižena je nejen kůže, ale také lymfatické uzliny a/nebo vnitřní orgány.
Jak se mycosis fungoides léčí?
V první řadě závisí volba léčby na stadiu onemocnění v době stanovení diagnózy. V každém případě je třeba se před zahájením léčby ujistit, že postižená osoba nemusí trpět většími nepříjemnostmi, než jaké způsobuje samotné onemocnění. Za velmi účinné léčebné postupy jsou považovány radioterapie, chemoterapie a ošetření světlem (PUVA).
Radioterapie
Stejně jako všechny nehodgkinské lymfomy je i mycosis fungoides citlivá na záření. V případě omezených nádorových kožních změn může ke zničení nádoru stačit lokální ozáření elektronovými paprsky a rentgenovým zářením. . Ozařování celé kůže je však možné i v případě rozsáhlého postižení kůže bez dalšího postižení orgánů nebo lymfatických uzlin.
Chemoterapie
V pokročilém stadiu onemocnění se používá chemoterapie, pokud jsou již postiženy orgány a lymfatické uzliny. Tato forma léčby má za cíl zničit nádorové buňky v celém těle. Léky, jako jsou cytostatika, poměrně dobře působí proti rychle rostoucím buněčkám. Léčba probíhá v několika cyklech, které obvykle trvají měsíce. Protože používaná cytostatika ovlivňují i normální tkáň, ve většině případů se objevují závažné nežádoucí účinky, jako je nevolnost, zvracení, vypadávání vlasů, průjem, náchylnost k infekcím a zvýšený sklon ke krvácení.
Světelná terapie (PUVA)
Ve stádiu I onemocnění lze PUVA použít v kombinaci s mastmi obsahujícími kortizon. Obvykle se k léčbě lupénky používá světelná terapie. Buď se podává léčivo psoralen ve formě tablet, nebo se aplikuje na kůži . Ten se hromadí v rakovinných buňkách, které se pak ničí ozařováním UV-A světlem. Od plakového stadia však již samotná PUVA terapie nestačí, ale může být použita v kombinaci s imunoterapií.
Jaký je průběh mycosis fungoides?
Onemocnění obvykle postupuje velmi pomalu v průběhu mnoha let až desetiletí. Pokud je mycosis fungoides diagnostikována dříve, než dojde k postižení vnitřních orgánů a lymfatických uzlin, je prognóza velmi dobrá a pacienti se mohou vyléčit. V pozdějších stadiích však již nemoc nelze vyléčit, ale lze ji alespoň dočasně zastavit vhodnou terapií.
Jaká je následná léčba mycosis fungoides?
Následná péče o mycosis fungoides závisí na tom, v jakém stádiu byl nádor objeven, a také na tom, jak byl léčen. Pokud byl nádor ještě v časném stadiu, doporučuje se následná péče v intervalu 6 až 12 měsíců. Pokud byl nádor již ve stadiu III a IV, jsou nutné návštěvy lékaře každých 4-6 týdnů, aby bylo možné zhodnotit úspěšnost léčby.
