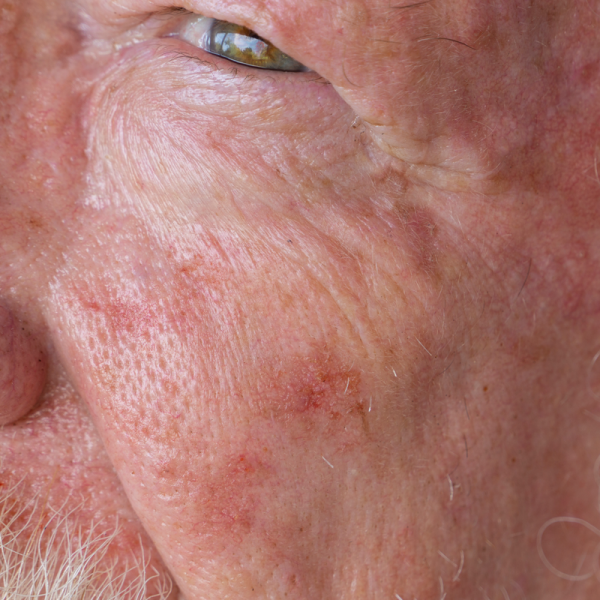
Wat is basaalcelcarcinoom?
Basaalcelcarcinoom is een lichtgekleurde, witte huidkanker die zich ontwikkelt vanuit de basale cellaag van de huid en de wortelscheden van de haarzakjes. Basaalcelcarcinoom komt het meest voor op het hoofd en de hals, maar kan ook minder vaak voorkomen op de romp, armen of benen. Basaalcelcarcinoom is de meest voorkomende vorm van huidkanker en treft gemiddeld meer mannen dan vrouwen.
Terwijl kwaadaardig melanoom ook uitzaaiingen vormt in andere organen, is dat bij basaalcelcarcinoom zelden het geval. Basaalcelcarcinoom kan echter ook in het omringende weefsel groeien en bot of kraakbeen aantasten. Het sterftecijfer van basaalcelcarcinoom is relatief laag vergeleken met dat van zwarte huidkanker.
Hoe ontstaat basaalcelcarcinoom?
Basaalcelcarcinoom ontwikkelt zich vanuit een basaalcel. Dit zijn cellen in de bovenste laag van de huid. UV-straling kan bijvoorbeeld veranderingen in de basaalcellen veroorzaken en ze ongecontroleerd laten groeien.
Wat zijn de risicofactoren voor basaalcelcarcinoom?
Basaalcelcarcinoom wordt meestal veroorzaakt door jarenlange intensieve blootstelling aan de zon, vandaar dat bijvoorbeeld mensen die vaak aan UV-straling worden blootgesteld en veel buiten werken, de neiging hebben om basaalcelcarcinoom te ontwikkelen. Basaalcelcarcinoom komt vooral voor op plaatsen die veel aan zonlicht worden blootgesteld, zoals de neus, oren, onderlip, hals of handen.
Naast UV-straling kan basaalcelcarcinoom ook het gevolg zijn van een erfelijke aanleg. Vooral mensen met een blank huidtype hebben hier last van. Maar het is ook mogelijk dat een basaalcelcarcinoom ontstaat nadat het immuunsysteem met medicijnen is onderdrukt, bijvoorbeeld na een transplantatie.
Wat zijn de symptomen van basaalcelcarcinoom?
Basaalcelcarcinoom kan zich manifesteren als een huidkleurige tot roodachtige knobbeltumor. Typische symptomen zijn een kraalachtige rand en het doorschijnen van kleine bloedvaatjes op het huidoppervlak. Als het basaalcelcarcinoom al ver gevorderd is in zijn groei, kunnen er ook zweren ontstaan, die merkbaar worden door nattigheid en/of kleine bloedingen.
Hoe wordt de diagnose basaalcelcarcinoom gesteld?
Als een basaalcelcarcinoom wordt vermoed, onderzoekt de dermatoloog het betreffende huidgebied in detail onder de zogenaamde reflectie-lichtmicroscoop. Met behulp van olie en het polariserende licht van de gereflecteerde-lichtmicroscoop kan de huid tot in de diepere lagen nader worden onderzocht. Door deze vergroting kan de dermatoloog meestal vaststellen of de huidverandering goed- of kwaadaardig is.
Het onderzoek kan ook worden uitgevoerd met een confocale lasermicroscoop. In dat geval wordt het aangetaste huidgebied onderzocht met behulp van laserlicht in een geschikte golflengte. De patiënt krijgt echter pas na het betreffende huidonderzoek een bevestigde diagnose na de biopsie van het veranderde weefsel. Daartoe kan de tumor in zijn geheel worden verwijderd en in het laboratorium worden onderzocht (excisiebiopsie) of er wordt een klein weefselmonster genomen en geanalyseerd (incisiebiopsie). Als er een vermoeden bestaat dat het basaalcelcarcinoom al is uitgezaaid naar diepere huidlagen, bijvoorbeeld naar de botten, kan ook een computertomografie worden uitgevoerd.
Hoe wordt basaalcelcarcinoom behandeld?
De belangrijkste behandelmethoden voor basaalcelcarcinoom zijn chirurgie, bestraling, lokale therapie of systemische therapie. Volledige chirurgische verwijdering van het basaalcelcarcinoom is de standaardtherapie. De tumor wordt onder plaatselijke verdoving weggesneden. Als dit de eerste keer niet volledig lukt, wordt geprobeerd het resterende tumorweefsel in een vervolgoperatie te verwijderen. Dit om te voorkomen dat de tumor op dezelfde plaats opnieuw groeit.
Als een operatie niet mogelijk is vanwege de algemene gezondheidstoestand van de patiënt of vanwege andere problemen, kunnen ook alternatieve behandelmethoden worden toegepast, waarvan radiotherapie er één is. Radiotherapie is overigens ook geschikt in het geval dat de tumor tijdens de eerste operatie niet volledig verwijderd kon worden en een tweede chirurgische ingreep voor de patiënt geen optie is.
Naast radiotherapie is ook immunologische behandeling met imiquimodzalf mogelijk. Dit type behandeling wordt vooral toegepast bij grote, oppervlakkige basaalcelcarcinomen. De zalf met de werkzame stof imiquimod activeert de afweercellen en stimuleert ook de productie van boodschapperstoffen in het immuunsysteem. De toepassing vindt meestal meerdere keren per week plaats gedurende in totaal zes weken en heeft een verbazingwekkend succes. Meer dan 80 procent van de patiënten ontwikkelt na minstens vijf jaar behandeling geen basaalcelcarcinoom meer.
Als het basaalcelcarcinoom al ver gevorderd is, is de zogenaamde systemische therapie met hedgehog-remmers geschikt. Dit is een serie antineoplastische geneesmiddelen die de celgroei en celdifferentiatie remmen en specifiek worden gebruikt voor tumortherapie.
Wat is de prognose na basaalcelcarcinoom?
Ongeveer een derde van alle patiënten ontwikkelt opnieuw basaalcelcarcinoom, zelfs nadat het met succes is behandeld. De kans op herhaling is aanzienlijk groter, vooral bij de niet-chirurgische behandelmethoden, dan bij chirurgische verwijdering. Daarom wordt aanbevolen dat patiënten de regelmatige vervolgonderzoeken door de dermatoloog bijwonen, maar ook zelfstandig hun huid controleren op afwijkingen. De periode voor vervolgonderzoeken moet ongeveer elke zes maanden zijn voor patiënten bij wie de tumor succesvol en volledig is verwijderd, terwijl regelmatige controles om de drie maanden worden aanbevolen voor alle anderen vanwege het hogere risico op herhaling.
Hoe kun je het terugkomen van basaalcelcarcinoom voorkomen?
Sommige patiënten kan worden geadviseerd een hoge inname van vitamine B3 (nicotinamide) te nemen om herhaling van basaalcelcarcinoom te voorkomen. Vitamine B3 gaat UV-celschade tegen en heeft een versterkend effect op het zelfherstel van DNA. Studies hebben aangetoond dat het innemen van nicotinamide het risico op het ontwikkelen van basaalcelcarcinoom met 20 procent kan verminderen. Dit effect bestaat echter alleen tijdens het innemen van de vitamine. Als de vitamine wordt gestaakt, heeft de patiënt een even groot risico op terugval. Hetzelfde geldt overigens als vitamine B3 alleen in een lage dosis wordt voorgeschreven.
