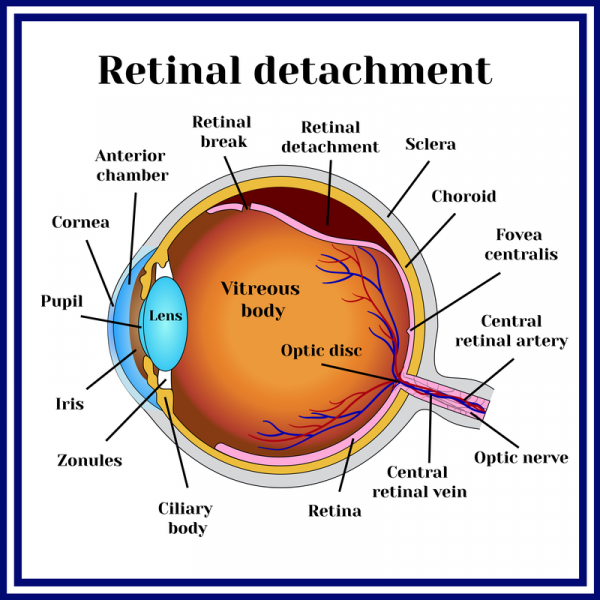
Τι είναι το uveal melanoma
Το χοριοειδικό μελάνωμα (κακόηθες μελάνωμα του ραγοειδούς) είναι ένας σπάνιος, κακοήθης όγκος του ματιού που έχει αναπτυχθεί απευθείας στο μάτι και σχεδόν πάντα αναπτύσσεται μόνο στη μία πλευρά. Επειδή αναπτύσσεται απευθείας στο μάτι, το χοριοειδές μελάνωμα πρέπει να διακρίνεται από άλλες μορφές όγκων που εμφανίστηκαν πρώτα σε άλλα μέρη του σώματος και στη συνέχεια ανέπτυξαν μεταστάσεις στο μάτι. Αν και το χοριοειδές μελάνωμα είναι σπάνιο, είναι ένας από τους πιο κοινούς κακοήθεις όγκους που προέρχονται από το μάτι. Τα άτομα του λευκού πληθυσμού ηλικίας μεταξύ 50 και 70 ετών έχουν περισσότερες πιθανότητες από το μέσο όρο να αναπτύξουν χοριοειδές μελάνωμα. Ο όγκος μπορεί να έχει ήδη αναπτυχθεί μέσα από τα στρώματα του ματιού και/ή να έχει αναπτυχθεί στον γειτονικό ιστό. Δεν είναι επίσης ασυνήθιστο το χοριοειδές μελάνωμα να κάνει μετάσταση σε άλλα μέρη του σώματος.
Πώς αναπτύσσεται ένα χοριοειδές μελάνωμα
Ένα χοριοειδές μελάνωμα σχηματίζεται από τα μελαγχρωματικά κύτταρα του χοριοειδούς, τα οποία πολλαπλασιάζονται ανεξέλεγκτα. Εκτός από τα αιμοφόρα αγγεία του αμφιβληστροειδούς, ο χοριοειδής χρησιμεύει για τη θρέψη του ματιού και είναι ένα πυκνό δίκτυο λεπτών αιμοφόρων αγγείων. Βρίσκεται μεταξύ του σκληρού χιτώνα και της ίριδας του ματιού. Ένας άλλος υπότυπος χοριοειδούς μελανώματος αναπτύσσεται μεταξύ της ίριδας (περίπου 5%) ή στο ακτινωτό σώμα, το σημείο όπου αναρτάται ο φακός (περίπου 10%).
Οι ακριβείς λόγοι για την ανάπτυξη του μελανώματος του ραγοειδούς δεν είναι ακόμη γνωστοί. Ωστόσο, τα άτομα με μια ελιά στο χοριοειδή (χοριοειδής σπίλος) και τα άτομα που πάσχουν από τη συγγενή νόσο νευροϊνωμάτωση έχουν περισσότερες πιθανότητες από το μέσο όρο να αναπτύξουν χοριοειδές μελάνωμα. Επιπλέον, υπάρχουν υποψίες ότι η υπεριώδης ακτινοβολία μπορεί να διαδραματίσει ρόλο στην ανάπτυξη χοριοειδούς μελανώματος. Η αυξημένη εμφάνιση χρωστικών κυττάρων στο μάτι (οφθαλμική μελανοκυττάρωση) και οι γενετικές μεταλλάξεις των γονιδίων GNAQ/GNA11 είναι επίσης ύποπτες για την πρόκληση χοριοειδούς μελανώματος.
Σε ποια στάδια ταξινομείται το χοριοειδές μελάνωμα
Το μελάνωμα του ραγοειδούς χιτώνα διακρίνεται σε στάδια 1 έως 4. Εάν πρόκειται για εντοπισμένο χοριοειδές μελάνωμα σταδίων 1 έως 3, ο όγκος συνήθως αφαιρείται χειρουργικά. Εάν ο όγκος μπορεί να αφαιρεθεί πλήρως, οι πιθανότητες ανάρρωσης αυξάνονται. Στην περίπτωση όγκου σταδίου 4, ο ασθενής μπορεί επίσης να θεραπευτεί, υπό την προϋπόθεση ότι υπάρχουν μόνο μεμονωμένες μεταστάσεις. Ωστόσο, οι ασθενείς με καρκίνο σταδίου 4 έχουν μικρότερο προσδόκιμο ζωής. Σε πολλές περιπτώσεις, ο θεράπων ιατρός συνταγογραφεί μόνο παρηγορητικές μεθόδους θεραπείας για την ανακούφιση του πόνου του ασθενούς. Αυτή μπορεί να περιλαμβάνει ανοσοθεραπεία, η οποία μπορεί να παρατείνει το προσδόκιμο ζωής του ασθενούς.
Ποια συμπτώματα υποδηλώνουν χοριοειδές μελάνωμα
Ορισμένα χοριοειδή μελανώματα δεν παρουσιάζουν ανιχνεύσιμη ανάπτυξη για μεγάλο χρονικό διάστημα, ενώ στις περισσότερες περιπτώσεις, ωστόσο, ένα χοριοειδές μελάνωμα αναπτύσσεται σταθερά, καταστρέφοντας τον αμφιβληστροειδή με την πάροδο του χρόνου. Ως εκ τούτου, οι ασθενείς συχνά παραπονιούνται για επιδείνωση της όρασης. Εάν ο όγκος έχει οδηγήσει σε αποκόλληση του αμφιβληστροειδούς, είναι επίσης δυνατό να παρατηρηθεί μειωμένο οπτικό πεδίο, συμπεριλαμβανομένης της σκοτεινής όρασης (σκότωμα). Πολλοί ασθενείς παραπονιούνται για τρεμοπαίξιμο, αναλαμπές ή διπλή ή θολή όραση ή πονοκεφάλους. Ωστόσο, αυτά τα συμπτώματα του χοριοειδούς μελανώματος εμφανίζονται συνήθως μόνο σε προχωρημένο στάδιο. Δεδομένου ότι το χοριοειδές μελάνωμα δεν προκαλεί συμπτώματα για μεγάλο χρονικό διάστημα, συνήθως ανακαλύπτεται τυχαία.
Ένα μελάνωμα του ραγοειδούς χιτώνα μπορεί επίσης να κάνει μετάσταση σε άλλα μέρη του σώματος. Αυτός είναι ο κανόνας σε περίπου 30 τοις εκατό όλων των περιπτώσεων. Πάνω απ' όλα, το ήπαρ, τα οστά και οι πνεύμονες προσβάλλονται συχνότερα από το μέσο όρο. Συμπτώματα παράλυσης, μειωμένης απόδοσης και/ή πόνος πίεσης στις προσβεβλημένες περιοχές μπορεί να είναι τα πρώτα σημάδια μεταστατικής εξάπλωσης. Κατά τη στιγμή της διάγνωσης, ωστόσο, το χοριοειδές μελάνωμα έχει κάνει μετάσταση μόνο σε λίγους ασθενείς, γεγονός που μπορεί να οφείλεται και στο γεγονός ότι στην αρχή είναι ακόμη αρκετά μικρό και εύκολα παραβλέπεται. Ακόμη και μετά την επιτυχή θεραπεία του μελανώματος του ραγοειδούς χιτώνα, μπορεί να εμφανιστούν μεταστάσεις σε άλλα μέρη του σώματος χρόνια αργότερα.
Πώς γίνεται η διάγνωση του μελανώματος του χοριοειδούς
Τις περισσότερες φορές, το χοριοειδές μελάνωμα διαγιγνώσκεται μάλλον τυχαία κατά τη διάρκεια μιας εξέτασης ρουτίνας από έναν οφθαλμίατρο. Μέσω του λεγόμενου έμμεσου οφθαλμοσκόπιου, ενός οφθαλμοσκόπιου που φοριέται είτε στο κεφάλι, είτε ως σχισμοειδής λυχνία, είτε ως γυαλιά, ο οφθαλμίατρος μπορεί να απεικονίσει το πίσω μέρος του ματιού και έτσι να δει έναν υπάρχοντα όγκο και την επέκτασή του μέσω του χρωματισμού ή των τυπικών σημείων ανάπτυξης. Για την επιβεβαίωση της διάγνωσης, ο οφθαλμίατρος μπορεί επίσης να πραγματοποιήσει υπερηχογραφική εξέταση (ηχογραφία). Αυτό γίνεται με τη χρήση ενός μικρού καθετήρα υπερήχων που κατευθύνει μια δέσμη ήχου απευθείας στον όγκο. Αυτή η ηχητική δέσμη ανακλάται, καταγράφεται από μια ακουστική ηχώ και εμφανίζεται σε μια οθόνη. Εάν υπάρχει χοριοειδές μελάνωμα, μπορούν να αναγνωριστούν τυπικά σχήματα στην ηχητική ηχώ.
Εκτός από την υπερηχογραφική εξέταση, ο οφθαλμίατρος μπορεί επίσης να πραγματοποιήσει οπτική τομογραφία συνοχής (OCT). Πρόκειται για ένα λέιζερ που σαρώνει τον αμφιβληστροειδή και τον χοριοειδή ενώ ένα σημείο φωτός είναι σταθερό. Ωστόσο, μπορεί επίσης να χρησιμοποιηθεί η αγγειογραφία φθορισμού (FAG), κατά την οποία μια χρωστική ουσία (φλουορεσκεΐνη) εγχέεται στη φλέβα του βραχίονα του ασθενούς και φθάνει στα αιμοφόρα αγγεία του οφθαλμού μετά από περίπου 20 δευτερόλεπτα. Η FAG χρησιμοποιείται για την απεικόνιση της ροής του αίματος στο μάτι καθώς και της χρήσης των αιμοφόρων αγγείων. Οι εικόνες που προκύπτουν μπορούν να δείξουν στον οφθαλμίατρο εάν υπάρχει χοριοειδές μελάνωμα.
Πώς αντιμετωπίζεται το χοριοειδές μελάνωμα
Ένα χοριοειδές μελάνωμα πρέπει να αντιμετωπιστεί. Εάν ο όγκος παραμείνει χωρίς θεραπεία, μπορεί να οδηγήσει όχι μόνο στην καταστροφή του ματιού. Ο κίνδυνος μετάστασης αυξάνεται επίσης δραματικά. Το είδος της θεραπείας εξαρτάται πάντα από το στάδιο του όγκου.
Πριν από 100 και πλέον χρόνια, ήταν ακόμη σύνηθες να αφαιρείται το μάτι (εγκολεασμός) στην περίπτωση χοριοειδούς μελανώματος. Εδώ και περίπου 40 χρόνια, ωστόσο, το χοριοειδές μελάνωμα αντιμετωπίζεται με στοχευμένη ακτινοβολία, η οποία έχει γίνει έκτοτε η πιο συνηθισμένη μορφή θεραπείας. Με τον τρόπο αυτό, ο όγκος μπορεί να καταστραφεί και το μάτι να διατηρηθεί. Ωστόσο, ανάλογα με το μέγεθος του όγκου και τη θέση του, μπορεί να επηρεαστεί η ικανότητα όρασης. Η ακτινοθεραπεία για το χοριοειδές μελάνωμα μπορεί να χορηγηθεί σε τρεις διαφορετικές μορφές:
- Βραχυθεραπεία: Σε αυτή τη μορφή ακτινοθεραπείας, μικρές δέσμες ακτινοβολίας ράβονται στο εξωτερικό του σκληρού χιτώνα του προσβεβλημένου οφθαλμού κατά τη διάρκεια μιας επέμβασης. Απαραίτητη προϋπόθεση, ωστόσο, είναι ο όγκος να είναι μικρότερος από 6 mm και να μπορεί να προσεγγιστεί με τον φορέα ακτινοβολίας. Μετά την επιτυχή θεραπεία, ο φορέας ακτινοβολίας αφαιρείται χειρουργικά.
- Θεραπεία πρωτονίων: Αυτή η ακτινοθεραπεία μπορεί να χρησιμοποιηθεί για μεγαλύτερα χοριοειδή μελανώματα ή εάν αυτά βρίσκονται κοντά στην ωχρά κηλίδα, το πιο οξυμένο σημείο της όρασης, ή στην κεφαλή του οπτικού νεύρου (θηλή). Σε αντίθεση με τη βραχυθεραπεία, αυτός ο τύπος ακτινοβολίας πραγματοποιείται από έξω με πρωτόνια. Η θεραπεία εξαρτάται από ένα τεχνικά εξαιρετικά πολύπλοκο σύστημα (κυκλοτρόνιο).
- Ακτινοχειρουργική: Αυτός ο τύπος ακτινοβόλησης χρησιμοποιεί πολύ υψηλή δόση στοχευμένων ακτίνων γάμμα.
Εκτός από την ακτινοβολία, ο όγκος μπορεί κατ' αρχήν να αφαιρεθεί και χειρουργικά υπό ορισμένες συνθήκες. Εκτός από τη γενική κατάσταση της υγείας του ασθενούς, καθοριστική σημασία έχουν επίσης η θέση και το μέγεθος του όγκου. Κατά κανόνα, οι μεγάλοι όγκοι με μικρή βάση όγκου είναι κατάλληλοι για χειρουργική επέμβαση. Πριν από τη χειρουργική επέμβαση, χορηγείται ακτινοβολία για τη θανάτωση του όγκου και την αποτροπή της μετάστασης των καρκινικών κυττάρων σε άλλα μέρη του σώματος κατά τη διάρκεια της επέμβασης. Στο πλαίσιο της χειρουργικής επέμβασης, ο νεκρός ιστός του όγκου αφαιρείται στη συνέχεια, αυξάνοντας την πιθανότητα διατήρησης της όρασης.
Πότε υπάρχει κίνδυνος μετάστασης
Δεν σχηματίζει απαραιτήτως κάθε χοριοειδές μελάνωμα μεταστάσεις. Ωστόσο, το νοσοκομείο Charité στο Βερολίνο έχει καταφέρει να εντοπίσει ορισμένους παράγοντες κινδύνου που αυξάνουν τον κίνδυνο μετάστασης. Εκτός από τις κλινικές πτυχές, όπως η θέση και το μέγεθος του όγκου, σε αυτούς περιλαμβάνονται τα όρια του όγκου και η ιστολογία του μελανώματος του ραγοειδούς, όπως η παρουσία αγγειακών βρόχων και/ή ορισμένων γενετικών παραγόντων.
Ποια είναι η πρόγνωση για το μελάνωμα του uveal
Η πρόγνωση για το μελάνωμα του κερατοειδούς είναι γενικά καλή, αν και δεν υπάρχει απόλυτη εγγύηση ότι ο όγκος θα καταστραφεί πλήρως ή ότι η όραση θα διατηρηθεί. Η εκάστοτε μορφή θεραπείας δεν επηρεάζει την πιθανότητα επιβίωσης του ασθενούς. Πιθανές μεταστάσεις, οι οποίες μπορεί να εμφανιστούν και μετά την αφαίρεση του όγκου, έχουν συνήθως ήδη σχηματιστεί πριν από τη θεραπεία και συνεπώς πρέπει να αξιολογούνται ανεξάρτητα από τη μορφή της θεραπείας.
Στην πλειονότητα των περιπτώσεων, το χοριοειδές μελάνωμα καταστρέφεται ή αφαιρείται (πλήρως) με τη θεραπεία. Δεδομένου ότι η πλήρης καταστροφή ή αφαίρεση του όγκου δεν είναι πάντοτε επιτυχής, το χοριοειδές μελάνωμα μπορεί να υποτροπιάσει μετά τη θεραπεία. Οι ασθενείς θα πρέπει επομένως να παρακολουθούν τακτικά εξετάσεις παρακολούθησης για μια περίοδο τουλάχιστον 10 ετών, ώστε να ελέγχουν τον προσβεβλημένο οφθαλμό για υπολείμματα όγκου ή αναγέννηση του όγκου.
Η πρόγνωση για τη διάγνωση του μελανώματος του ραγοειδούς χιτώνα εξαρτάται πάντα από διάφορους παράγοντες, όπως το μέγεθος του όγκου, το στάδιο του καρκίνου, αλλά και τον τύπο των κυττάρων. Κατά τη στιγμή της αρχικής διάγνωσης, οι μεταστάσεις είναι συνήθως παρούσες σε ποσοστό λίγο κάτω του 1 % των ασθενών. Ωστόσο, δεδομένου ότι στο 30 % όλων των περιπτώσεων σχηματίζονται μεταστάσεις σε άλλα όργανα, η πρόγνωση εξαρτάται πάντα από το κατά πόσον οι θυγατρικοί όγκοι θα μπορούσαν επίσης να αφαιρεθούν πλήρως. Εάν συμβαίνει αυτό, οι πιθανότητες επιβίωσης μετά από χοριοειδές μελάνωμα είναι καλές. Το 5ετές ποσοστό επιβίωσης είναι περίπου 75 %.
Ποια είναι η μετεγχειρητική φροντίδα για το μελάνωμα του ραγοειδούς χιτώνα
Μετά τη θεραπεία του μελανώματος του ραγοειδούς χιτώνα, συνιστάται να κάνετε τακτικές εξετάσεις με οφθαλμίατρο κάθε έξι μήνες περίπου. Δεδομένου ότι ο κίνδυνος μετάστασης παραμένει ακόμη και μετά την επιτυχή θεραπεία, ο ασθενής θα πρέπει επίσης να εξετάζει το ήπαρ του ανά διαστήματα τριών έως έξι μηνών. Ειδικά το ήπαρ είναι ένα όργανο στο οποίο μπορούν επίσης να σχηματιστούν μεταστάσεις με χρονική καθυστέρηση.
