O que é a psoríase?
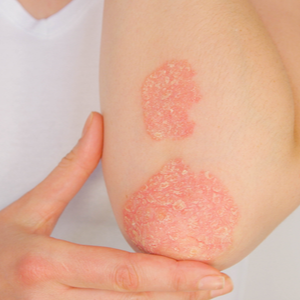
A psoríase é uma doença de pele inflamatória, mas não contagiosa. A aparência típica da psoríase é de alterações cutâneas escamosas e avermelhadas, que também podem provocar comichão. Os doentes que sofrem de psoríase crónica por vezes não têm quaisquer problemas de pele ou têm problemas de pele ligeiros ou graves. Embora a psoríase possa ser tratada eficazmente, a doença não tem cura e pode ser psicologicamente muito stressante, especialmente quando as alterações cutâneas aparecem em partes visíveis do corpo. Segundo as estimativas, cerca de 2 por cento da população alemã sofre de psoríase.
O que causa a psoríase?
Na psoríase, o problema reside nas células que formam os cornos (queratinócitos). Normalmente, os queratinócitos atravessam a camada superior da pele (epiderme) em cerca de quatro semanas. No caso da psoríase, os queratinócitos dividem-se cerca de 10 vezes mais depressa e só precisam de cerca de quatro dias para atingir a superfície da pele. Uma vez que as células mortas não podem ser eliminadas com rapidez suficiente, a área afectada da pele torna-se espessa e começa a descamar.
O que é que promove o desenvolvimento da psoríase?
A psoríase é causada principalmente por factores genéticos e é, por isso, o maior factor de risco. Se um dos pais já sofre de psoríase, existe uma probabilidade de 15 por cento de que a criança também desenvolva a doença. Esta probabilidade aumenta para 40 por cento se ambos os pais sofrerem de psoríase. Até à data, não existem medidas preventivas para proteger o desenvolvimento da psoríase.
Quais são as diferenças no quadro clínico?
Normalmente, os médicos distinguem entre diferentes tipos de psoríase. Em 80 por cento de todos os casos, a chamada psoríase vulgar (ou psoríase em placas) é a forma mais comum. Por vezes, a psoríase vulgar também pode causar psoríase das unhas. Neste caso, ocorre uma alteração nas unhas, que se manifesta, por exemplo, como um espessamento da unha, pequenas amolgadelas na unha ou uma descoloração castanho-amarelada (a chamada unha oleosa). Em casos particularmente graves, a unha pode também descolar-se.
Para além destas duas formas de psoríase, existe também a psoríase inversa (ou psoríase intertriginosa), que ocorre principalmente nas dobras cutâneas, por exemplo, nas axilas, nas virilhas ou nas nádegas, na zona genital ou, nas mulheres, por baixo ou entre os seios. Este tipo de psoríase não é normalmente escamoso, uma vez que a pele nas áreas afectadas do corpo tende a ser húmida.
A psoríase pustulosa é outro tipo de psoríase em que a pele forma bolhas cheias de pus e ocorre com a psoríase vulgar ou isoladamente. A psoríase gutata, outra forma de psoríase, é bastante rara e caracteriza-se por uma grande erupção cutânea com pápulas pontuais. Este tipo de psoríase afecta principalmente as crianças e os adolescentes e aparece frequentemente uma a duas semanas após uma infecção estreptocócica. Depois de curada esta infecção, a psoríase gutata pode também desaparecer completamente, ou pode reaparecer ou transformar-se em psoríase vulgar.
Quais são os sintomas da psoríase?
A forma mais comum de psoríase, a psoríase vulgar, caracteriza-se pelos seguintes sintomas
- vermelhidão da pele, geralmente em ambos os lados, que é normalmente acompanhada por uma elevação prateada, brilhante e muito escamosa da pele, chamada placas, porque são muito diferentes do resto da pele,
- as partes típicas do corpo são os cotovelos, os joelhos, a cabeça e as costas. Mas as placas também podem aparecer atrás das orelhas, nas mãos, nos pés ou no umbigo, podendo atingir um diâmetro de um a mais de dez centímetros,
- a psoríase grave pode também ser acompanhada de comichão intensa,
- A psoríase das mãos e dos pés pode ser acompanhada por uma pele muito seca que corre o risco de se rasgar.
Qual é a evolução da psoríase?
Na maior parte dos casos, a psoríase evolui por episódios, ou seja, há alturas em que os doentes se queixam de sintomas particularmente graves e alturas em que a psoríase quase não se nota. Outros doentes sofrem de psoríase permanentemente grave. Os médicos descobriram recentemente que a psoríase pode ser despoletada por determinados estímulos. Estes incluem queimaduras solares, duches quentes, certos produtos químicos e medicamentos, como os utilizados para tratar a malária, e pequenos ferimentos na superfície da pele. Além disso, o stress psicológico, as infecções e o consumo de nicotina e álcool também podem favorecer o aparecimento da psoríase.
Quais são as consequências da psoríase para a saúde?
A psoríase é normalmente acompanhada por uma reacção auto-imune que afecta não só a pele, mas também outras partes do corpo. Cerca de 25 por cento de todos os doentes com psoríase também se queixam de articulações inflamadas (artrite psoriática). Para evitar danos nas articulações, deve ser tratada precocemente.
Para além de um possível fardo psicológico, os doentes com psoríase também tendem a ter um risco cardiovascular aumentado. Assim, a psoríase ocorre frequentemente em conjunto com diabetes, tensão arterial elevada, níveis elevados de colesterol e/ou obesidade grave. Além disso, as doenças inflamatórias crónicas do intestino, como a doença de Crohn, ocorrem com maior frequência, em média, em associação com a psoríase.
Como é que a psoríase é tratada?
A psoríase pode ser tratada, por exemplo, através de cuidados intensivos com a pele. Isto implica esfregar pomadas oleosas e/ou cremes nas áreas afectadas da pele para evitar que esta seque, para proteger a pele de lesões e para aliviar a comichão, se necessário. No caso de psoríase moderada a grave, também se pode recorrer à terapia com luz. As placas são irradiadas com luz UV para reduzir a inflamação da pele e abrandar a divisão celular. Em alternativa, os doentes podem também receber medicamentos ou injecções. Estes destinam-se a inibir as reacções de defesa do sistema imunitário.
